درمان زخم پای دیابتی، با کفش، کفی و جوراب مخصوص
زخم پای دیابتی زخمی در پا است که حدود 15 درصد بیماران مبتلا به دیابت، در طول زندگی خود ممکن است آن را تجربه نمایند. هنگامیکه زخمی در این افراد توسعه مییابد، خطر قطع عضو اندام تحتانی آنها تا 8 برابر افزایش مییابد. زخم پای دیابتی شایعترین جراحت پا است که میتواند منجر به قطع عضو اندام تحتانی شود.
چه چیزی باعث ایجاد زخم پای دیابتی میشود؟
زخم پای دیابتی در اثر آسیبدیدگی و عوارض نوروپاتیک (مربوط به عصبها) و عروقی (مربوط به رگهای خونی) ناشی از بیماری دیابت ایجاد میشوند.
آسیب عصبی (نوروپاتی محیطی)
آسیب عصبی ناشی از بیماری دیابت، باعث تغییر یا از دست دادن کامل حس پا میشود. فشار وارده از کفش، بریدگیها، ضربدیدگی و کبودی و یا هرگونه آسیب به پاها میتواند مورد غفلت قرار بگیرد. از دست دادن حس پا باعث میشود بیمار از مجروح شدن پوست خودآگاهی پیدا نکرده و درنتیجه ممکن است پوست پای او از بین برود، تاول بزند و یا به یک زخم تبدیل گردد.
عوامل مساعدکننده آسیبهای عصبی
• افرادی که از انسولین استفاده میکنند (بیماران دیابتی که به بیماریهایی مانند کلیه، چشم و بیماریهای قلبی مبتلا شدهاند)
• اضافهوزن داشتن
• استفاده از الکل و دخانیات
ایجاد زخم با توجه به ترکیبی از عوامل، ازجمله:
• عدم حس در پاها، گردش خون ضعیف
• تحریک شدن پا (مانند وارد آمدن فشار بر پا یا سایش آن)
• انواع نوروپاتی
• ناهنجاریهای پا (مانند پینه پا یا پا چکشی)
• قند خون کنترل نشده
• تروما یا ضربه
• پوشیدن کفش نامناسب
• وجود سابقه زخم پای دیابتی
بیماریهای عروقی
بیماریهای عروقی میتوانند شرایط یک زخم پای دیابتی را پیچیدهتر کنند، زیرا که توانایی بدن در درمان و بازسازی خود کاهشیافته و خط ابتلای به عفونتها افزایش مییابد.
علائم و نشانهها

علائم شایع اولیه زخم پای دیابتی عبارتاند از:
• درد مداوم
• قرمزی
• تورم پا یا ساق پا
• گرم بودن موضع زخم
• هرگونه ترکخوردگی در پوست
• ترشحات چرکی از زخم
• لنگیدن یا مشکل در راه رفتن
• تب یا لرز در ارتباط با زخم پا
• وجود هالهای قرمزرنگ در اطراف زخم
• بیحسی جدید و یا پایدار در پا یا ساق پا
• وجود بو و ترشحات از پا
بیماران دیابتی اغلب دچار مشکلات عصبی میشوند و ممکن است توانایی آنها در احساس درد کاهش یابد، به همین دلیل گاهی اوقات ممکن است متوجه صدمات و آسیبدیدگیهای جزئی در پای خود نشوند. این امر میتواند خطر ابتلا بهپای دیابتی را افزایش دهد، چراکه بیمار از وجود زخم آگاه نشده و در اثر عدم درمان ممکن است زخم گسترشیافته و یا دچار عفونت گردد.
در موارد جدیتر زخم پای دیابتی، ممکن است علائم زیر مشاهده گردد:
• تیره شدن پوست در اطراف ناحیه مبتلا.
• همچنین ممکن است فرد مبتلا به قانقاریا یا سیاهمُردِگی اندام شده و در پی آن دچار درد و بیحسی گردد.
درجه و شدت زخم پای دیابتی
ازآنجاکه افراد مبتلا به دیابت ممکن است دچار بیحسی اندام گردند، غیرمعمول نیست که هنگام مراجعه به پزشکان، زخم آنها توسعه یافته باشد، زیرا که غالباً درد را حس نخواهند کرد.
بسته بهشدت زخم پای دیابتی ممکن است آن را بین 0 تا 3 امتیازبندی نمایند:
0: در معرض خطر قرار داشتن پا، اما بدون زخم
1: وجود زخم سطحی، بدون عفونت
2: وجود زخم عمیق که میتواند تاندونها و مفاصل را درگیر کرده باشد.
3: زخم گسترده و یا آبسه
تشخیص زخم پای دیابتی
پزشک سابقه و علائم شما را بررسی کرده و درنهایت از پا و یا زخم موجود معاینه به عمل خواهد آورد. همچنین ممکن است پزشک به ارزیابی کفش شما نیز بپردازد. ممکن است برحسب مورد موارد زیر نیز برای شما درخواست گردد:
• آزمایش خون برای مشخص نمودن عفونت.
• آزمون شاخص پایی/بازویی که میتواند چگونگی جریان خون پا را مشخص سازد.
• آزمایش مونوفیلمان که به کمکان میتوان آسیبدیدگیهای اعصاب پا را تشخیص داد. در این آزمایش پزشک به کمک یک سیم مخصوص حس کف پای شما را ارزیابی میکند.
• نمونهبرداری بافت، ترشحات یا استخوان از زخم، که میتواند در تشخیص نوع عفونت مؤثر باشد.
• سونوگرافی، اشعه ایکس، سیتی اسکن (CT)، ام.آر. آی (MRI) که میتواند عفونت و عمقان را مشخص نماید.
درمان زخم پای دیابتی
داروها
• آنتیبیوتیکها برای کمک به درمان پای دیابتی یا جلوگیری از ایجاد عفونت باکتریایی.
• داروهای ضد پلاکت، مانند آسپرین که به جلوگیری از لخته شدن خون کمک میکنند. داروی ضد پلاکتی خود را دقیقاً مطابق دستور پزشک مصرف نمایید. این داروها، شانس شما را در ابتلای به خونریزی و یا کبودی افزایش میدهند. اگر به شما گفته شو باید آسپرین مصرف کنید، بجایان از استامینوفن یا ایبوپروفن استفاده ننمایید.
• فاکتورهای رشد، آنها سلولهای ترمیمی بدن را افزایش میدهند، درنتیجه التیام زخم شما بهبود خواهد یافت. ممکن است فاکتور رشد بهصورت یک ژل مستقیماً بروی زخم قرار داده شود.
• بازکنندههای عروقی که با متسع کردن عروق خونی، جریان خون را بهبود میبخشند.
• داروهای مسکن نسخهای که ممکن است برای تسکین درد تجویز شوند. نحوه صحیح مصرف آنها را از پزشک خود سؤال نمایید.
بانداژ
بانداژ کمک میکند سطح زخم مرطوب شده و احتمال عفونت را کاهش میدهد. ممکن است بانداژ آغشته به وردی باشد که فرایند التیام زخم را افزایش داده و از رشد بافت نا سلم جلوگیری به عمل آورد.
کاهش فشار روی زخم
برای قرار دان شرایط بهبود زخم در بهترین حالت ممکن، بهویژه زخمهایی که در کف پا ایجادشدهاند، فشار وارده بر زخم باید کاهش یابد. ممکن است از شما خواسته شود از ابزارهای کمکی زیر استفاده نمایید:

• بریس یا پابند طبی
• گچهای مخصوص
• صندلی چرخدار
• عصا
• پوششهای فشردهساز
• درج کفی مخصوص کفش برای جلوگیری از میخچه و پینه
این وسیلهها فشار و تحریک ناحیه زخم شده را کاهش داده و فرایند بهبود زخم را سرعت میبخشند.

تخلیه زخم
تخلیه زخم بهطور گستردهای بهعنوان یک راهکار درمانی برای زخم پای دیابتی پذیرفتهشده است. تخلیه زخم پای دیابتی با تحریک لبه زخم باعث میشود فاکتورهای رشد در ناحیه آسیبدیده آزاد شوند درنتیجه التهاب و محیط پروتئولیتیک (تجزیه پروتئینها) کاهش مییابد. علاوه بر این، با از بین رفتن بافت مرده، عفونی یا آلوده از بستر زخم، برداشت و تخلیه زخم شانس بالقوه بهبود و التیام زخم را افزایش میدهد. بافتهای مرده، عفونی و آلوده زخم، منبعی برای رشد باکتریها محسوب میشود که میتواند منجر به عفونت، درد و درنهایت قطع عضو گردد. بنابراین، تخلیه زخم ایدئالترین شرایط را برای بهبود و التیام زخم فراهم میکند.
درمان زخم پای دیابتی با سلولهای بنیادی
سلولهای بنیادی در درمان زخم پای دیابتی بسیار مؤثر هستند، این شیوه درمانی کاملاً جدید کمک زیادی به درمان افراد خواهد نمود. این روش نهتنها علائم بیمار را کاهش داده و شرایط بیماری را کنترل میکند، بلکه بهصورت ریشهای به حل مشکل میپردازد. بدن ما بهطور طبیعی بهعنوان بخشی از سیستم ترمیمی بدن، دارای سلولهای بنیادی میباشد، هنگامیکه این سلولها غنی شوند و غلظتشان افزایش یابد، بازده آنها افزایش یافته و توان آنها درترمیم قسمتهای آسیبدیده بدن بیشتر میشود. هنگامیکه سلولهای بنیادی به منطقه هدف برسند، آنها نهتنها از آسیب بیشتر جلوگیری میکنند، بلکه روند آسیبدیدگی موجود توسط بیماری دیابت را معکوس میکنند. سلولهای بنیادی از بدن بیمار (از بافت چربی و یا مغز استخوان) استخراج میشوند. سپس، سلولهای بنیادی جدا و فعال میشوند. درنهایت، آنها آمادهشده تا درحالیکه بیمار در حال استراحت است، بهصورت داخل وریدی تزریق شوند. پس از اتمام دوره درمان زخم پای دیابتی ، بهبودی بیمار را میتوان مشاهده نمود، اما بهبودی قابلتوجه و مشاهده نشانههای معکوس شدن بیماری ظرف 2 الی 4 ماه پس از درمان پدیدار خواهد شد.






درمان با اکسیژن پرفشار (هایپرباریک)(HBOT)
به دریافت اکسیژن خالص از طریق تنفس، "درمان با اکسیژن پرفشار" میگویند. این فرایند در یک محیط بهدقت کنترلشده و تحتفشار اکسیژن انجام میشود، درنتیجه میزان دریافتی اکسیژن بافتها افزایش مییابد. اگر فشار اکسیژن بیشتر از فشار معمول اتمسفر باشد، بدن قادر است اکسیژن بیشتری جذب نماید درنتیجه میزان اکسیژن سلولهای خون، پلاسمای خون، مایع مغزی - نخاعی و سایر مایعات بدن افزایش خواهد یافت. این افزایش اکسیژن، توانایی بدن را در خصوص التیام زخمها بیشتر میکند.
افزایش فشار اکسیژن در بافتها باعث: افزایش بهبود فیزیولوژیک زخم، کاهش تورم، افزایش نابودی اکسیداتیو باکتریها، افزایش تولید انرژی سلول، افزایش توان آنتیبیوتیکها، بهبود رگ زایی، افزایش سلولهای اپیتلیال، بهبود تولید کلاژن و شکلگیری بافت گرانوله (نسج تازه) میشود.

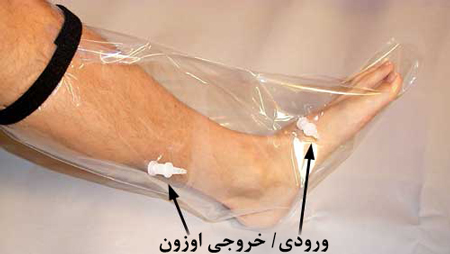
اوزون درمانی
برای درمان زخم پای دیابتی با اوزون به یک کیسه پلاستیکی نیاز دارید که گاز اوزون را در ناحیه درمان نگه دارد. ابتدا عضو مرطوب میشود تا گاز اوزون بهتر در پوست نفوذ کند، سپس کیسه پلاستیکی بسته میشود و اوزون با یک لوله سیلیکونی از ژنراتور وارد کیسه میشود. سپس بالای کیسه با کش یا نوار پارچهای محکم بسته میشود. سالها است که از این روش استفاده میشود و این درمان ساده برای رفع اختلال گردش خون در پاهای دیابتی و از بین بردن ضرورت قطع عضو و همچنین درمان روماتیسم، بیماریهای التهابی مفصل، زخم، سوختگی و کبودی موثر است.
تحریک الکتریکی
در روش تحریک الکتریکی برای درمان زخم پای دیابتی، با استفاده از یک جریان الکتریکی سطح پایین بر روی زخم، فرایند التیام زخم را بهبود میبخشند.
درمان زخم پای دیابتی از طریق مکانیسم فشار منفی
در این روش با استفاده از یک دستگاه مخصوص و به کمک ایجاد یک فشار منفی بر روی زخم درمان زخم فشار منفی با استفاده از یک دستگاه مایعات به سمت عقب کشیدهی شود تا تورم ناحیه کاهشیافته و جریان خون افزایش یابد، این امر میتواند فرایند التیام زخمها را بهبود بخشد.
کنترل دقیق قند خون
برای درمان مناسب زخم پای دیابتی، کنترل دقیق قند خون بسیار حیاتی است. از طریق همکاری نزدیک با پزشک خود و یا یک متخصص غدد، کنترل قند خون فرایند درمان را بهبود بخشیده و خطر ابتلا به عوارض احتمالی را کاهش میدهد.
جراحی
اکثر زخمهای غیر عفونی پای دیابتی، بدون نیاز به جراحی التیام مییابند، بااینحال اگر درمانهای غیر جراحی مؤثر نباشند، ممکن است برای بیمار عمل جراحی توصیه گردد.
نمونههایی از عمل جراحی برای برداشتن فشار در منطقه آسیبدیده عبارتاند از:
• اصلاح و یا برداشتن استخوان
• اصلاح بدشکلیهای مختلف:
• مانند انگشتان چکشی
• انحراف شست
• اصلاح برآمدگیهای استخوانی
پیشگیری
• بهترین راه برای درمان زخم پای دیابتی، نخست جلوگیری از ایجادان و پیشرفت بیماری است.
• باید از عوامل خطرساز دیگر، مانند سیگار کشیدن، نوشیدن الکل، کلسترول بالا و قند خون بالا، اجتناب ورزید.
• پوشیدن کفش و جوراب مناسب ازجمله جوراب دیابتی، یک راه مطمئن برای کاهش خطر در افراد دیابتی محسوب میگردد.
درخشانی09158883221
- امیار تجهیز